Más de la mitad de los casos de alteración de las uñas tiene su origen en una infección por hongos. Aunque estos conviven con nosotros habitualmente sin mayor repercusión, pueden llegar a producir una infección por contacto directo y, para ello, los ambientes cálidos y húmedos constituyen un caldo de cultivo ideal.
Contenidos
- 1 Qué son los hongos en las uñas y cómo se desarrollan
- 2 Síntomas y señales de una infección por hongos
- 3 Factores de riesgo que aumentan la probabilidad de infección
- 4 Tratamientos efectivos para combatir los hongos en las uñas
- 5 Prevención. Cómo evitar su aparición
- 6 Importancia de un diagnóstico temprano
Qué son los hongos en las uñas y cómo se desarrollan
También llamada onicomicosis, la infección por hongos en las uñas puede darse tanto en las manos como en los pies, aunque es más frecuente en los pies. De hecho, es una de las patologías podales más habituales. Se manifiesta a través de una alteración del aspecto normal de la uña que comienza normalmente en el borde lateral y que poco a poco se va extendiendo al resto, provocando alteraciones en el color de la misma, engrosamiento y fisuras.
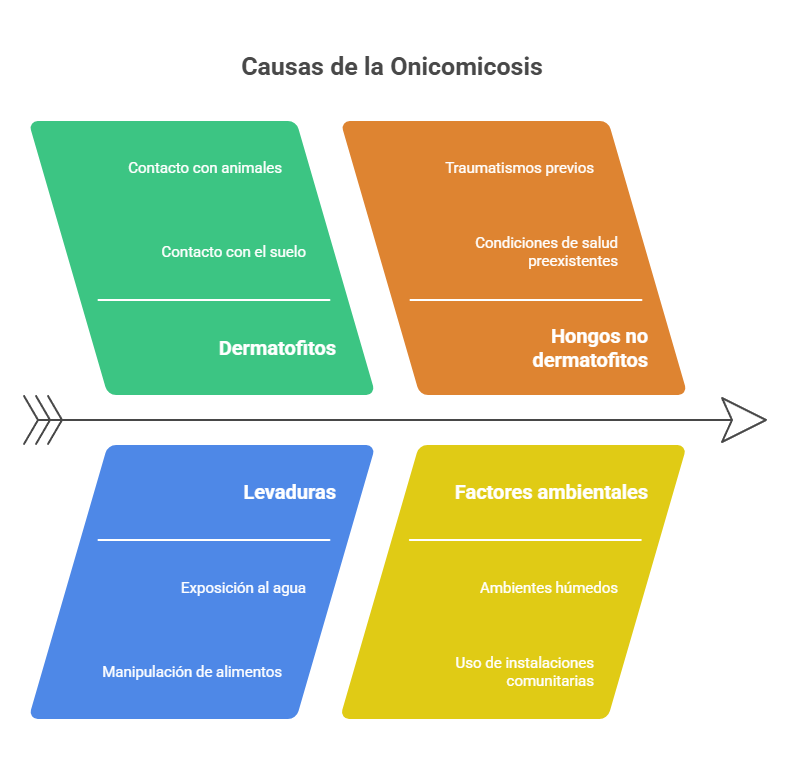
Las infecciones en las uñas pueden estar causadas por tres tipos de hongos: los dermatofitos, las levaduras y otros mohos.
Onicomicosis causada por dermatofitos
Los dermatofitos son los agentes causales más frecuentes y, de ellos, trichophyton rubrum es responsable de la mayor parte de las infecciones fúngicas. Esta infección, llamada tinea unguium, se produce cuando el huésped entra en contacto con el organismo a través del suelo (dermatofitos geofílicos), del hombre (dermatofitos antropofílicos) o de los animales (dermatofitos zoofílicos).
La lesión afecta principalmente a las uñas de los pies y, a menudo, está acompañada por una micosis en la piel contigua (el conocido como “pie de atleta”). Los dermatofitos suelen crecer en ambientes húmedos y cálidos, por lo que esta infección es frecuente entre los usuarios de piscinas, vestuarios y duchas de instalaciones comunitarias donde se acostumbra a caminar descalzo.
Onicomicosis causada por levaduras
La infección por levaduras (mayoritariamente las especies de Candida) afecta normalmente a las manos y comienza con una inflamación alrededor de la uña que produce dolor y enrojecimiento y puede llegar a supurar. El hongo penetra a través de pequeñas heridas afectando a la piel y las mucosas y, si no se trata, invade la lámina ungueal (el cuerpo visible que normalmente conocemos como uña). El contacto prolongado con agua o la manipulación de alimentos o productos químicos favorecen su persistencia, pues estas levaduras proliferan en ambientes húmedos.
Onicomicosis causada por hongos no dermatofitos
Aunque es mucho menos frecuente que la infección por dermatofitos (es causante sólo el 10% de las onicomicosis), las lesiones que provoca son muy parecidas y su tratamiento representa un desafío, por las altas tasas de fracaso. Está causada por hongos oportunistas que dependen de alteraciones previas (traumatismos, distrofias, infecciones anteriores…) y son más frecuentes en determinados grupos de riesgo (pacientes diabéticos, con hipertensión, hipertiroidismo, enfermedades vasculares periféricas o infecciones causadas por VIH).
Si bien las manifestaciones clínicas son muy similares, existen algunas peculiaridades de la infección por hongos no dermatofitos (afecta normalmente al primer dedo del pie y no suele estar asociada a micosis en otras áreas).
Síntomas y señales de una infección por hongos
La onicomicosis es normalmente un proceso asintomático que afecta a la apariencia de la uña, si bien, en ocasiones, puede producir molestias o dolor, especialmente al realizar determinadas actividades físicas. Es más frecuente en las uñas de los pies que en las de las manos (aunque a menudo coexisten ambas infecciones) y según el hongo causante, los síntomas y la zona afectada de la uña pueden variar.
Se suele clasificar en cuatro grupos en función de la zona afectada y los signos y síntomas que presenta:
- Onicomicosis subungueal distal y lateral: es la forma más frecuente, suele estar causada por dermatofitos y afecta principalmente a las uñas de los pies. A menudo está precedida o acompañada por hongos en el pie (pie de atleta) y produce hiperqueratosis del lecho, engrosamiento de la uña, separación de la misma por la zona distal y una coloración amarillenta.
- Onicomicosis superficial blanca: es mucho menos frecuente y afecta a la superficie de la uña sin invadir el lecho ungueal. Provoca una descamación de color blanco por toda la superficie de la uña.
- Onicomicosis subungueal proximal: es poco frecuente en pacientes sanos y suele darse en pacientes inmunodeprimidos (mayoritariamente con SIDA). Generalmente, la infección afecta solamente a la uña y no al tejido de alrededor.
- Onicomicosis candidiásica: incluye distintos subtipos. Suele comenzar con una inflamación de la piel que rodea las uñas de las manos y produce secundariamente infección de la uña con estriación, separación del lecho por la zona distal y coloración amarillenta.
Factores de riesgo que aumentan la probabilidad de infección
Entre los principales factores que predisponen a padecer infecciones fúngicas en las uñas destacan:
- Condiciones clínicas: padecer diabetes mellitus, hipertensión, hipertiroidismo o enfermedades inmunosupresoras aumenta el riesgo de contraer una infección fúngica en las uñas.
- Uso de un calzado cerrado, caluroso y poco transpirable.
- Exposición recurrente a la humedad.
- Traumatismos y lesiones previas.
- Hábitos deportivos: exposición a hongos patógenos en instalaciones deportivas donde predominan la humedad y el calor (piscinas, vestuarios, gimnasios…).
- La edad: el envejecimiento trae consigo la conjunción de varios de estos factores de riesgo, tales como el debilitamiento del sistema inmunitario, el retardo en el crecimiento de las uñas, las deformidades de los pies o la frecuencia de pequeños traumatismos por alteraciones en la marcha.
Tratamientos efectivos para combatir los hongos en las uñas
El tratamiento de la onicomicosis suele ser largo y la infección suele tener recidivas. Se pueden utilizar antifúngicos tópicos o por vía oral, si bien los primeros no penetran en la placa ungueal, por lo que no pueden erradicar la infección del lecho de la uña.
Cuando hay una afectación distal de una o pocas uñas se puede optar por un tratamiento tópico a base de lacas que contienen fármacos antimicóticos, así como por la avulsión mecánica, quirúrgica o química (con preparados queratolíticos) de la uña infectada.
Cuando la afectación de la uña es lateral o proximal y hay más de una uña afectada, el tratamiento de elección son los antifúngicos orales a partir de fármacos como terbinafina, itraconazol o fluconazol, que actúan frente a dermatofitos, especies de Candida y hongos no dermatofitos. Aunque hay variaciones según el fármaco utilizado, la duración del tratamiento suele ser de cuatro a seis meses.
En todos los casos, el tratamiento debe ser siempre prescrito y supervisado por un médico, que decidirá el tipo de terapia en función del organismo causante de la infección y de la historia clínica del paciente.
Recomendaciones de cuidado durante el tratamiento
Mientras se sigue un tratamiento contra la onicomicosis, es fundamental acompañar la terapia médica con hábitos de cuidado que favorezcan la recuperación y eviten la reinfección. Mantener una buena higiene diaria en manos y pies, así como un entorno libre de humedad, ayuda a disminuir la carga fúngica y favorece la eficacia de los antifúngicos. Es recomendable cambiar los calcetines varias veces al día en caso de sudor excesivo y utilizar materiales como el algodón, que facilitan la transpiración.
También es importante desinfectar de forma periódica el calzado, plantillas y utensilios de manicura o pedicura. El uso de polvos secantes o sprays antimicóticos puede ser de gran ayuda para mantener las condiciones ideales y evitar que el hongo vuelva a proliferar. Adoptar estas medidas junto con la medicación prescrita incrementa notablemente las probabilidades de éxito del tratamiento y reduce las posibilidades de recurrencia.
Prevención. Cómo evitar su aparición
Dada la dificultad del tratamiento, es importante seguir unas medidas preventivas para evitar padecer hongos en las uñas:
- Secarse bien los pies, especialmente el espacio entre los dedos, tras la ducha o el baño.
- Usar un calzado apropiado, no oclusivo y transpirable y mantenerlo limpio y seco.
- Evitar andar descalzo en piscinas, duchas, spas y otras instalaciones de uso público.
- Proteger las manos con guantes de latex cuando se está en contacto con detergentes o productos químicos.
- Mantener las uñas limpias y cortadas al reborde, preferiblemente en línea recta.
- Si se utilizan limas de uñas, es recomendable que sean de cartón y que el limado se realice con movimientos suaves.
- Mantener limpios y desinfectados los utensilios que se empleen para el cuidado de las uñas (tijeras, cortauñas…).
- No eliminar la cutícula, es un protector natural.
- En caso de infección por hongos, no compartir toallas, utensilios o calzado para evitar la transmisión.
Importancia de un diagnóstico temprano
Detectar la onicomicosis en sus primeras etapas es clave para un tratamiento efectivo y una recuperación más rápida. A menudo, los cambios iniciales en la uña, como una ligera decoloración o engrosamiento, pueden pasar desapercibidos o confundirse con otros problemas ungueales. Sin embargo, cuanto antes se diagnostique la infección, más fácil será tratarla sin necesidad de recurrir a terapias prolongadas o agresivas.
Si se sospecha de una infección por hongos, es fundamental acudir a un especialista, quien podrá realizar un diagnóstico preciso a través de la observación clínica y, si es necesario, pruebas como el examen microscópico o un cultivo de hongos. Un tratamiento adecuado desde las primeras fases puede evitar la propagación de la infección y prevenir complicaciones como la pérdida total de la uña o la transmisión a otras zonas del cuerpo.