La biodisponibilidad de un medicamento es uno de los parámetros más estudiados y más útiles en la tecnología farmacéutica y uno de los factores clave en la formulación de medicamentos, ya que permite evaluar su eficacia y contribuye a mejorar su seguridad y a establecer la vía de administración y la posología más adecuadas.
Contenidos
- 1 Qué es la biodisponibilidad de un fármaco
- 2 Tipos de biodisponibilidad
- 3 Factores que afectan a la biodisponibilidad
- 4 Método para calcular la biodisponibilidad
- 5 Importancia de la biodisponibilidad en la formulación de medicamentos
- 6 Aplicaciones clínicas de la biodisponibilidad
- 7 Diferencia entre biodisponibilidad y bioequivalencia
Qué es la biodisponibilidad de un fármaco
La biodisponibilidad es una de las fases de la farmacocinética, que comprende los procesos por los que pasa un fármaco desde el momento en que es administrado hasta su completa eliminación del organismo (absorción, biodisponibilidad, distribución, metabolismo y excreción).
En concreto, la biodisponibilidad hace referencia a la cantidad y velocidad en que el principio activo de un fármaco llega al torrente sanguíneo y está disponible para actuar en el organismo después de ser administrado.
Para que un medicamento tenga un efecto terapéutico, el principio activo debe estar disponible en la dosis correcta y en el lugar específico del organismo donde debe actuar. Además, debe alcanzar ese lugar en un período de tiempo concreto y permanecer disponible allí durante un tiempo determinado. Ese porcentaje de la dosis del fármaco que llega a la circulación sistémica en su forma activa y alcanza su lugar de acción no es siempre el mismo, por lo que la biodisponibilidad puede tener importancia clínica.
Tipos de biodisponibilidad
La biodisponibilidad de un fármaco varía en función de distintos factores y uno de ellos es la absorción, en la que juega un papel determinante la vía de administración. Así, cuando un fármaco se administra por vía intravenosa, su biodisponibilidad es del 100%, ya que éste se introduce directamente en el torrente sanguíneo. Sin embargo, un fármaco administrado por vía oral debe atravesar la pared intestinal y circular hasta el hígado, por lo que puede ser metabolizado antes de que alcance una concentración plasmática adecuada.
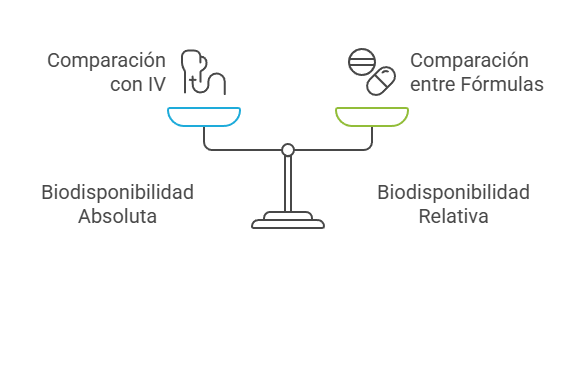
En términos generales, se suele hablar de biodisponibilidad absoluta y de biodisponibilidad relativa de un medicamento:
- La biodisponibilidad absoluta compara el porcentaje del principio activo presente en el torrente sanguíneo tras la administración de un fármaco por vía no intravenosa con el porcentaje de principio activo absorbido del mismo fármaco tras su administración por vía intravenosa.
- La biodisponibilidad relativa compara la concentración plasmática de principio activo de dos fórmulas de un mismo fármaco administradas por vía no intravenosa.
Factores que afectan a la biodisponibilidad
La biodisponibilidad puede verse afectada por el modo en que se desarrolla cada una de las fases de la farmacocinética, esto es, la absorción, la distribución, el metabolismo y la excreción del fármaco.
La absorción
La formulación de los medicamentos influye significativamente en la biodisponibilidad de los mismos. Cada medicamento contiene, además del principio activo (responsable del efecto terapéutico), una serie de aditivos, excipientes o componentes inactivos (lubricantes, diluyentes, estabilizadores, etc.) que condicionan la velocidad con que el fármaco se desintegra y se absorbe.
En el proceso de absorción influyen también las características fisiológicas del lugar donde se prodice (los medicamentos administrados por vía oral deben atravesar la mucosa gastrointestinal y sobrevivir en entornos de bajo pH y con numerosas secreciones digestivas), la presencia de alimentos o el tiempo de vaciado gástrico.
La distribución
Una vez absorbido, el fármaco atraviesa las membranas celulares para pasar a la sangre e incorporarse a los distintos órganos y tejidos corporales. La capacidad de distribución depende, entre otros factores, de la unión a proteínas plasmáticas.
El metabolismo
Es un proceso que comprende un conjunto de reacciones bioquímicas, principalmente en el hígado, en las que las enzimas hepáticas pueden transformar el fármaco en metabolitos activos o inactivos. El metabolismo de primer paso es un fenómeno por el que una parte de la dosis del principio activo se metaboliza antes de alcanzar la concentración plasmática adecuada, reduciendo significativamente la biodisponibilidad de los fármacos administrados por vía oral.
Excreción
El grado de eliminación de los fármacos y sus metabolitos a través de la orina y la bilis puede influir en la biodisponibilidad del fármaco, especialmente en el caso de aquellos que se eliminan rápidamente del cuerpo.
En la biodisponibilidad de los medicamentos también intervienen factores farmacodinámicos, que se refieren a los efectos bioquímicos y fisiológicos de los fármacos y a la relación entre su concentración y su efecto sobre el organismo. La afinidad del fármaco por su receptor, la presencia de receptores y la capacidad del fármaco para activar o inhibir estos receptores pueden influir en su biodisponibilidad y, por tanto, en su capacidad para producir un efecto terapéutico.
Además, la biodisponibilidad puede ser afectada por factores individuales del paciente, como la edad, el sexo, el nivel de actividad física, el estado de salud, la función hepática y renal, el tipo de alimentación y la presencia de otras enfermedades o medicamentos, así como por el incorrecto almacenamiento y conservación de los fármacos.
Método para calcular la biodisponibilidad
Para calcular la biodisponibilidad de un medicamento se llevan a cabo estudios clínicos que miden las concentraciones plasmáticas del fármaco en el tiempo después de su administración. Para ello se suelen utilizar parámetros como el área bajo la curva (ABC), una gráfica que representa la relación entre la concentración plasmática máxima del principio activo y el tiempo que transcurre hasta que se alcanza ese pico.
Estos parámetros permiten comparar la biodisponibilidad de diferentes formulaciones de un mismo fármaco o la biodisponibilidad de un fármaco administrado por diferentes vías.
Importancia de la biodisponibilidad en la formulación de medicamentos
La biodisponibilidad de un fármaco no solo es un indicador clave de su eficacia, sino también de su seguridad, lo que hace que sea un factor determinante en la formulación de medicamentos. La elección adecuada de la vía de administración y la posología, así como la selección de excipientes y la formulación farmacéutica, son fundamentales para garantizar que el fármaco llegue a la concentración terapéutica deseada en el lugar de acción sin provocar efectos secundarios innecesarios.
Los avances en la tecnología farmacéutica han permitido mejorar la biodisponibilidad de ciertos fármacos, especialmente aquellos que por su naturaleza o características físicas presentan dificultades para ser absorbidos o distribuídos eficazmente. La ingeniería de formulaciones, como el uso de nanopartículas, liposomas o sistemas de liberación controlada, ha revolucionado la forma en que los fármacos son administrados, maximizando su eficiencia terapéutica y reduciendo el riesgo de efectos adversos.
Aplicaciones clínicas de la biodisponibilidad
La comprensión de la biodisponibilidad tiene múltiples aplicaciones prácticas en el ámbito clínico que van más allá del desarrollo farmacéutico. Los profesionales sanitarios utilizan esta información para optimizar los tratamientos farmacológicos, especialmente en pacientes con características particulares que pueden afectar la absorción y distribución de los medicamentos. En pacientes geriátricos, por ejemplo, los cambios fisiológicos relacionados con la edad pueden alterar significativamente la biodisponibilidad de ciertos fármacos, requiriendo ajustes de dosis o cambios en la vía de administración.
En el campo de la medicina personalizada, el conocimiento de la biodisponibilidad permite adaptar los tratamientos según las características genéticas individuales que afectan el metabolismo de los fármacos. Los polimorfismos en las enzimas del citocromo P450, por ejemplo, pueden influir dramáticamente en cómo un paciente procesa determinados medicamentos, afectando tanto su eficacia como su seguridad. Además, la monitorización de niveles plasmáticos de fármacos con estrecho margen terapéutico, como la digoxina o la warfarina, se basa directamente en los principios de biodisponibilidad para asegurar que las concentraciones se mantengan dentro del rango terapéutico óptimo, maximizando los beneficios y minimizando los riesgos.
Diferencia entre biodisponibilidad y bioequivalencia
Como ya hemos explicado, la biodisponibilidad hace referencia a la cantidad de principio activo de un medicamento y la velocidad a la que éste llega al torrente sanguíneo y está disponible para ejercer su efecto terapéutico.
Cuando esa biodisponibilidad es la misma en dos medicamentos bioquímicamente similares, con la misma composición cuantitativa y cualitativa del ingrediente activo y la misma vía de administración, hablamos de bioequivalencia. Para que dos o más medicamentos sean bioequialentes, se debe demostrar que todos ellos liberan el ingrediente activo en el torrente sanguíneo en la misma cantidad, a la misma velocidad y con el mismo efecto terapéutico.
Es lo que ocurre con los medicamentos genéricos, que se someten a estudios de biodisponibilidad para poder comercializarse con todas las garantías de que no habrá variaciones en la eficacia ni en la seguridad con respecto al fármaco de referencia.
En el caso de España, es la Agencia Española de Medicamentos y Productos Sanitarios del Ministerio de Sanidad la que autoriza la comercialización de los medicamentos genéricos, que deben someterse a un estudio de biodisponibilidad y para los que se exigen los mismos requisitos que para el medicamento de referencia, a excepción del ensayo clínico completo del principio activo, que ya ha sido realizado para el medicamento original de la marca.