El verano es la época del año en que más se acentúan las manchas e hiperpigmentaciones cutáneas, como resultado de una mayor exposición solar. Con el paso de los años, además del envejecimiento cronológico natural de la piel, como consecuencia de la reducción en la producción de colágeno, tiene lugar un envejecimiento ambiental relacionado con la exposición solar acumulada a lo largo del tiempo.
Contenidos
Qué es el léntigo
Una de las posibles respuestas de la piel a la radiación ultravioleta es el lentigo, un tipo de hiperpigmentación o mancha producida por el aumento del número de melanocitos, que son las células de la piel que se encargan de sintetizar la melanina. Aparecen en las zonas más expuestas al sol, como la cara, el cuello, el escote, los hombros o las manos, y se presentan como manchas parduzcas o marrones, planas, con los bordes bien delimitados y un tamaño de entre 1 y 15 milímetros.
Son habituales en personas mayores de 60 años, aunque cada vez aparecen con más frecuencia en adultos jóvenes con una historia de exposición solar prolongada y quemaduras intermitentes.
Tipos de léntigo
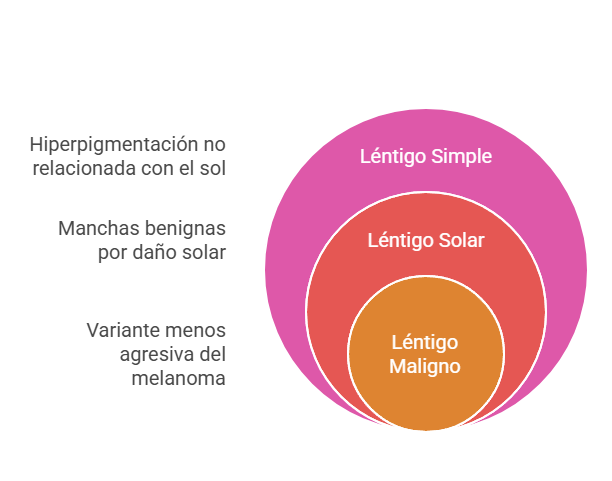
Según sus características clínicas y dermatoscópicas, se pueden clasificar en tres tipos: lentigo simple, lentigo solar o lentigo maligno.
El lentigo simple o juvenil es una hiperpigmentación que aparece desde la infancia y que no guarda relación con la exposición solar. Estas lesiones pueden aparecer en cualquier parte del cuerpo y pueden mantenerse estables o desaparecer con el tiempo.
Los lentigos solares, también llamados actínicos o seniles, son manchas en la piel de tamaño variable que surgen como consecuencia de la exposición aguda o crónica a la radiación solar. La prevalencia de este tipo de lentigos se relaciona con el avance de la edad, con una alta incidencia en los mayores de sesenta años de raza blanca, y con mayor frecuencia en personas con fototipos bajos y facilidad para presentar quemaduras solares. Aunque se trata de lesiones benignas, son una muestra de que la piel ha recibido demasiado daño solar, por lo que es importante vigilarlas.
Por último, el lentigo maligno es la variante menos agresiva del melanoma cutáneo. Aparece habitualmente como una mancha pigmentada de forma irregular y crecimiento lento y progresivo. Supone aproximadamente el 10% de los casos de melanoma, según la Academia Española de Dermatología y Venereología (AEDV), y se caracteriza por una fase de crecimiento in situ más larga que la de otros tipos de melanoma. Se suele localizar en la cara y cuello de personas de avanzada edad y aunque su color habitual varía entre distintos tonos de marrón y el negro, puede presentarse también en color rosado, rojizo o blanquecino, lo que dificulta el diagnóstico.
Causas y factores de riesgo
Los lentigos solares están directamente relacionados con la exposición excesiva al sol o a radiación ultravioleta artificial. Se llaman también “manchas de la edad” porque su incidencia es mayor a partir de los sesenta años, en relación, precisamente, con el tiempo acumulado de exposición solar. Ese exceso de radiación provoca una alteración en los melanocitos, que comienzan a producir melanina en exceso provocando así una hiperpigmentación de la piel. Las personas con piel clara que suelen sufrir quemaduras solares tienen mayor riesgo de padecer lentigos solares.
Por su parte, tal y como señala la AEDV, los factores de riesgo que se han asociado de forma más acentuada al lentigo maligno son “la presencia de lentigos solares y la historia personal de cáncer cutáneo”, y tanto la presencia de queratosis actínicas, como el tipo de piel clara y sensible a la radiación solar, aumentan el riesgo.
Sintomatología
Los lentigos solares no presentan más síntomas que la aparición de las manchas de color marrón y tamaño variable en las áreas de la piel con mayor daño solar. Pueden aparecer en forma de lesiones aisladas o múltiples y una vez que surgen no desaparecen aunque se limite la exposición solar.
Los lentigos malignos son lesiones con los bordes mal definidos y pigmentación variable que pueden presentar cambios en su forma o color y provocar comezón, aunque en muchas ocasiones resultan muy difíciles de distinguir de los solares si no se realizan más pruebas.
Diagnóstico
El diagnóstico de los lentigos solares suele ser clínico. El dermatólogo observa la piel afectada del paciente, en ocasiones ayudándose de un dermatoscopio, para determinar el tipo de hiperpigmentación. Cuando se tienen dudas de que pueda tratarse de un lentigo maligno, se realizan otras pruebas.
El diagnóstico diferencial más común del lentigo maligno se plantea con el lentigo solar, a través del estudio de la apariencia de la piel y el análisis dermatoscópico, que permitirá determinar si los rasgos de la mancha son más característicos de una lesión maligna o de un lentigo solar. No obstante, el diagnóstico definitivo debe ser dermatopatológico, esto es, una conjugación de la observación dermatológica con la biopsia del tejido afectado para analizarlo bajo el microscopio.
Complicaciones
Los lentigos solares representan un factor de riesgo para el desarrollo de lentigos malignos que constituyen, a su vez, la fase inicial de un melanoma. La precocidad en la detección y diagnóstico del lentigo maligno, que afecta a la capa superior de la piel, es muy importante para evitar que la enfermedad se haga invasiva y afecte a capas más profundas, convirtiéndose en un melanoma lentigo maligno.
Tratamiento
El tratamiento de los lentigos solares va destinado fundamentalmente a mejorar la apariencia estética de la piel con la matización o eliminación de las manchas. Para ello, existen distintos métodos como la aplicación de cremas despigmentantes o la crioterapia, así como otras opciones terapéuticas para tratar la pigmentación cutánea, como el láser dermatológico de pulso ultracorto, que ha demostrado gran eficacia en la eliminación de las manchas.
Respecto al lentigo maligno, y dado el riesgo que existe de que progrese hacia un melanoma invasor, el tratamiento de elección es la cirugía con un control exhaustivo de márgenes o la extirpación completa del tejido afectado más un margen de un centímetro.
Tratamientos innovadores. En los últimos años, los avances en la dermatología han permitido el desarrollo de tratamientos más efectivos para las manchas de léntigo. Uno de los más destacados es el láser de nanosegundos, que ofrece resultados rápidos y con menos efectos secundarios. Además, los tratamientos combinados, como la terapia con láser seguida de cremas despigmentantes, están ganando popularidad por su capacidad para mejorar los resultados estéticos y prevenir la recurrencia de las manchas.
Prevención
Pese a que existen distintos tratamientos para acabar con las manchas en la piel, la prevención es la medida más efectiva para evitar la hiperpigmentación y otras enfermedades derivadas de los efectos nocivos del sol.
Por ello, lo fundamental es limitar la exposición solar y evitarla en las horas centrales del día. Deben usarse, además, cremas protectoras de amplio espectro con un FPS mínimo de 30+ (en función del fototipo de piel), repetir las aplicaciones con frecuencia y proteger la piel con ropa, sombreros y gafas solares.
Cuándo acudir al dermatólogo por un léntigo
Aunque la mayoría de los léntigos son benignos y no requieren tratamiento médico urgente, es importante acudir al dermatólogo siempre que se observe alguna mancha nueva o cambios en una ya existente. Algunas señales de alarma que justifican la consulta médica incluyen un crecimiento progresivo, bordes irregulares, variaciones de color, picor, sangrado o cualquier modificación en el aspecto habitual de la mancha.
La visita al especialista es especialmente recomendable en personas con antecedentes de exposición solar intensa, fototipo claro o historia personal o familiar de cáncer de piel. Un diagnóstico precoz permite descartar lesiones malignas y aplicar tratamientos más eficaces si es necesario. Además, el dermatólogo podrá establecer un plan de seguimiento y prevención personalizado para evitar nuevas hiperpigmentaciones o complicaciones futuras.

